دیابت یک بیماری متابولیکی است که 20٪ از جمعیت در نقاط مختلف جهان تحت تأثیر آن قرار دارد. 25-12٪ از بیماران در هر دوره از زندگی به علت مشکلات پا به متخصص مراجعه می کنند. امروزه به علت عوارض پای دیابتی هر 30 ثانیه یک پا در جهان قطع می شود. بنابراین در درمان زخم پای دیابتی نقش توانبخشی بسیار مهم است.
اگرچه پاتوژنز پای دیابتی پیچیده به نظر می رسد ، اما عمدتا نوروپاتی و واسکولوپاتی ناشی از هیپرگلیسمی است. ایجاد مشکلات سیستم اسکلتی عضلانی در نتیجه گلیکوزیلاسیون کلاژن در ساختارهایی مانند تاندون ها ، رباط ها ، کپسول های مفصلی رخ می دهد این باعث از بین رفتن انعطاف پذیری می شود و حرکت مفصلی را محدود می کند در نتیجه ناهنجاری در پا رخ می دهد. این ناهنجاری ها، باعث مختل شدن شکل پا شده و بر روی بعضی نقاط فشار را افزایش می دهند. مفاصل متاتارسوفالانژیال و ساب تالار در پا قسمت هایی هستند که بیشتر در معرض فشار قرار دارند . روش های توانبخشی مورد استفاده در این بیماران؛ گرما درمانی، روش های الکتروتراپی، ورزش درمانی، تغییر کفش و محافظت است.

گرما درمانی:
گرما درمانی جریان خون را به دلیل گشاد شدن عروق افزایش می دهد ، بنابراین به بهبود زخم کمک می کند. در یک مطالعه در بیماران دریافت کننده تحریک الکتریکی ، گرما درمانی جهانی و گرما درمانی محلی مورد بررسی قرار گرفت. گرما درمانی جهانی به وسیله گرم کردن سیستم فن در دمای 32 درجه سانتی گراد اتاق به مدت 20 دقیقه به بیماران اعمال شد. در نتیجه ، گرچه گرما درمانی محلی را می توان عملی تر اعمال کرد ، اما در بهبود زخم گرما درمان جهانی بهتر است.
هنگامی که از اولتراسوند گرمایشی عمیق در فرکانس های پایین 40-20 کیلو هرتز استفاده شده است ، مشاهده شده است که اثر دبریدمان و اثر ضد باکتری و خواص درمانی زخم ها بهتر است. اخیراً ، سونوگرافی درمانی بدون تماس با فرکانس پایین پیدا شده است. تصور می شود که این شیوه درمانی با القاء تکثیر فیبروبلاست ها، تشکیل فاکتور رشد اندوتلیال عروقی و اینترلوکین -8 و مهار رشد باکتری ها سبب بهبود زخم می شود.
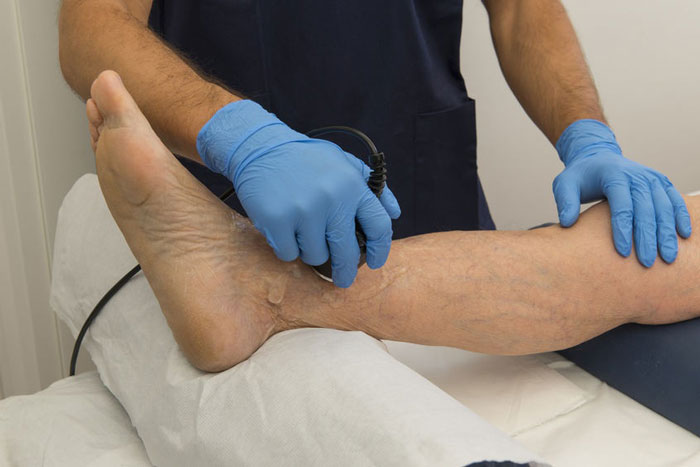
روش های الکتروتراپی:
تحریک الکتریکی:
تحریک الکتریکی نفوذپذیری کلسیم داخل سلول را افزایش می دهد. کلسیم داخل سلولی با افزایش سنتز نیتریک اکسید (NO)، NO ، که گشادکننده قوی عروق است تولید می کند و جریان خون را افزایش می دهد. همچنین با تغییر فرم NO، پراکسی نیترات که یک ضدباکتری قوی است تشکیل می دهد. این روش هفته ای 3 بار 30 دقیقه در فرکانس 30 هرتز، هر 250 میکرو ثانیه در شکل یک پالس، با شدت20 میلی آمپر و با استفاده از الکترودهای کربونیزه 5 × 5 سانتی متر انجام می شود.
شوک درمانی (ESWT):
درمان زخم پای دیابتی با شوک درمانی هفته ای 2 بار و در مجموع 6 جلسه، با مقدار انرژی mjoul / mm20.03 و 100 ضربه / cm2 توصیه می شود. با ESWT ، ترمیم بافت تحریک می شود و گیرنده های درد مهار می شوند. مطالعات نشان می دهد ESWT سبب بیان عامل رشد وابسته به آنژیوژنز ، اندوتلیال بدون سنتز و ایجاد فاکتور رشد اندوتلیال عروقی می شود.
در یک مطالعه که شامل 30 بیمار مبتلا به زخم پای دیابتی بود، گروه تحت درمان استاندارد قرار گرفتند و علاوه بر درمان استاندارد، ESWT نیز دریافت کردند. 20 هفته پس از درمان، بسته شدن زخم، زمان بهبود و شاخص های اپیتلیالیزاسیون مورد بررسی قرار گرفت. در گروهی که ESWT دریافت کردند در مقایسه با گروه مطالعه، بهبود قابل ملاحظه ای مشاهده شد.
ورزش:
حرکات مفصلی، کشش و تمرینات تمرکزی و تعادلی در بیماران دیابتی باید انجام شود. تمرینات کششی و حرکات مفصلی جریان خون را افزایش می دهد. تمرینات تمرکزی با افزایش ورودی حسی، سبب افزایش توانایی درک و آگاهی بیمار می شود. علاوه بر این ، با تمرینات هماهنگی تعادل، میزان زمین خوردن و آسیب دیدن پاهای بیماران کم می شود.
تغییر و اصلاح کفش:
در طول فعالیت های روزمره مدت زمان طولانی سرپا می مانیم. یک کفش نامناسب حتی در افراد عادی نیز می تواند باعث ایجاد پینه ، قرمزی ، تاول و حتی بسیاری از تغییر شکل ها شود. قبل از ایجاد زخم پا باید کفش مناسب توصیه شود. کفش مناسب باید از چرم نرم و قابل انعطاف باشد. کفی پلاستوزوت توزیع بار همگن را تضمین می کند. قسمت پاشنه کفش باید با یک پد نرم پشتیبانی شود و با حداقل دو نوع مواد مختلف با لبه های قوی و قادر به جذب شوک نور ساخته شود. کفی ها باید 12-6 ماه یک بار تعویض شود. از کفی های سفت و سخت باید خودداری شود.
محافظت از تشکیل زخم:
در بیماران دیابتی تشکیل زخم ممکن است از 28 درصد در سال اول تا 100 درصد در ماه 40 ام افزایش یابد. به همین دلیل، محفاظت بسیار مهم است. در جلوگیری از تشکیل زخم آموزش بیمار و معاینه پا به طور منظم دو عامل مهم است. بیماران باید معاینه پا به طور منظم انجام دهند. علاوه بر این ، او باید هر روز پای خود را با کمک آینه ارزیابی کند . پا باید روزانه با آب ولرم شسته شود، با یک حوله نرم خشک و با مرطوب کننده مرطوب شود. نباید ناخن های پا را از ته گرفت و نباید پدیکور انجام شود. بیماران نباید با پاهای برهنه، صندل و دمپایی راه بروند. جوراب هایی که استفاده می کنند باید نخی و بدون درز باشد. توصیه می شود برای جلوگیری از تضعیف گردش خون نباید سیگار بکشد.
در نتیجه، درمان پای دیابتی نیاز به رویکرد چند رشته ای دارد. قبل از رسیدن به نتایج چشمگیر مانند قطع عضو باید علاوه بر درمان اولیه، درمان های فیزیکی و روش های توانبخشی نیز اضافه شود. در واقع پیشگیری مهم ترین روش درمان است.
Source: www.turktibbirehabilitasyon.org