زخم عبارت است از اختلال یا تخریب یکپارچگی پوست یا غشاهای مخاطی ، از بین رفتن موقت یا کامل خواص فیزیولوژیکی بافت ها به دلایل فیزیکی ، شیمیایی و بیولوژیکی. یکپارچگی ساختارهای تشکیل دهنده پوست و غشاهای مخاطی به دلایل مختلف مختل می شود. تشکیل زخم به دلایل مختلف نیز واکنش پوست یا مخاط به این عامل را تغییر می دهد. بنابراین ، درمان زخم با توجه به ویژگی های عوامل تشکیل دهنده زخم و واکنش بدن متفاوت است. بهبود زخم از لحظه بروز زخم شروع می شود و می تواند روزها ، ماه ها یا حتی سال ها ادامه یابد. درمان زخم درمان استانداردی ندارد اما درمان زخم ویژگی های خاص خود را دارد. درمان زخم با توجه به نوع ، علت ، محل ، میزان از دست دادن بافت و وضعیت آلودگی زخم اعمال می شود. انتخاب پانسمان مناسب ، نظارت بر روند بهبود زخم و بیمار و محیط وی از عوامل مهم در درمان زخم هستند.
طبقه بندی زخم ها:
زخم ها را می توان با توجه به نحوه تشکیل و آلودگی به میکروارگانیسم های بیماری زا به روش های مختلف طبقه بندی کرد.
زخم ها بر اساس ظاهر:
زخم های باز: پوست یا غشای مخاطی در این آسیب ها دیده می شود. به دلیل کمبود پوست ، خطر خونریزی و عفونت زیاد است. از آنجا که بافت های زیر جلدی در معرض دید قرار می گیرند ، ممکن است به دلیل بسته نشدن زخم در زمان کوتاه ، ترمیم زخم به تاخیر بیفتد. عواملی که بهبود زخم های باز را به تاخیر می اندازند را می توان عفونت ، خشکی بافت ، از دست دادن گرما و نقص سیستم ایمنی ذکر کرد.
زخم های بریدگی: این زخم ها در عرض و اندازه دلخواه بر اثر ابزار تیز یا مداخله جراحی باز می شوند. زخم های جراحی زخم های بریدگی هستند. حاشیه زخم صاف و زخم تمیز است. در زخم های بریده عمیق ، درد ناشی از بریدگی انتهای عصبی و خونریزی ناشی از بریدگی عروق دیده می شود.
پارگی و زخم های له شدگی : این صدمات ناشی از تصادفات رانندگی و گلوله است. بی نظمی و له شدگی به دلیل پارگی در لبه زخم دیده می شود. این زخم ها به راحتی آلوده می شوند و دیر بهبود می یابند. بهبود کندتر از زخم های بریدگی است.
زخم های خلیدگی: این زخم ها ناشی از سوراخ شدن بافت ها و اندام های عمیق با ابزار تیز (مانند گلوله ، چاقو ، میخ ، پیچ گوشتی) است. اگرچه زخم کوچک به نظر می رسد ، اما عمق آن به اندازه ابزار سوراخ کننده است.
سوختگی: این زخم ها ناشی از آسیب بافتی در نتیجه قرار گرفتن در معرض حرارت ، آتش ، مواد سمی یا اشعه های رادیواکتیو هستند.
زخم های بسته: در زخم های بسته یکپارچگی پوست سالم است.
له شدگی، کبودی: این زخم ها در اثر ضربه با ابزارهای بدون نوک ایجاد می شوند. یکپارچگی پوست سالم است. از آنجا که خون بین بافت وارد می شود ، خونریزی در سطح دیده نمی شود. کبودی ، تورم و درد در ناحیه خونریزی وجود دارد.
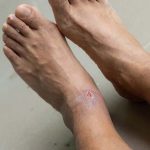
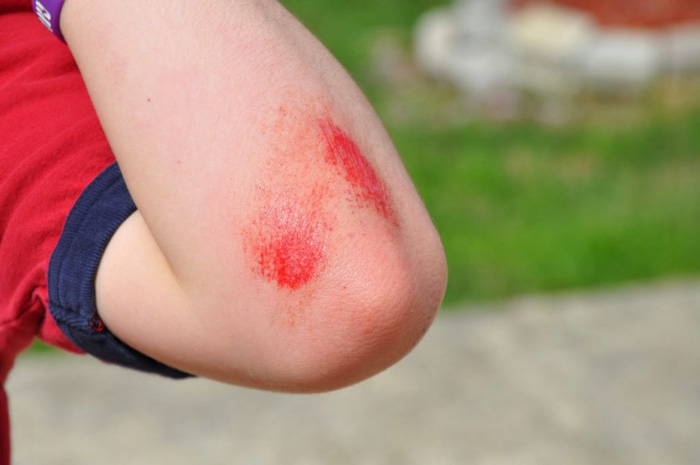
ساییدگی: زخم هایی هستند که در اثر سایش قسمتی از لایه های فوقانی و زیر جلدی با یک جسم سخت ایجاد می شوند. در ناحیه قرمزی ، درد و خونریزی به شکل نشت مشاهده می شود. زخم هایی هستند که بدون اسکار به سرعت بهبود می یابند.
هماتوم: زمانی اتفاق می افتد که خون از ورید خارج شده و بین لایه فاسیا پر می شود بدون اینکه به یکپارچگی پوست در نتیجه ضربه آسیب برساند. هماتوم خونریزی موضعی در پوست است. تجمع خون و ادم بین بافت می تواند باعث ایجاد فشار بر بافت های اطراف شود. هماتوم تحت شرایط مناسب جذب بدن می شود. در مواردی که جذب وجود ندارد ، باید با جراحی برداشته شود.
پیچ خوردگی: صدمه ای است که در رباط و کپسول مفصل ایجاد می شود.
با توجه به علت زخم:
زخم های ناشی از تصادف: زخم های ناخواسته ناشی از زمین خوردن یا اصابت است. زمین خوردن هنگام بازی و بریدن دست هنگام آشپزی نمونه هایی از این آسیب ها است.
زخم هایی که عمدا باز شده اند: زخم هایی هستند که در اثر مداخله جراحی باز شده اند. زخم هایی هستند که در یک خط مستقیم بریده و بسته می شوند.
با توجه به آلودگی زخم ها به میکروارگانیسم های بیماری زا:
زخم تمیز: عدم وجود میکروارگانیسم های بیماری زا در زخم است و زخم های جراحی نمونه هایی از این گروه از زخم ها هستند.
زخم های آلوده: میکروارگانیسم های بیماری زا در زخم وجود دارند و علائم و نشانه های عفونت هنوز رخ نداده است.
زخم آلوده: مکانیسم های دفاعی توسط میکروارگانیسم ها از بین رفته و علائم و نشانه های عفونت مانند قرمزی ، درد ، ترشحات و بوی بد در ناحیه زخم ایجاد شده است.
زخم، با توجه به زمان وقوع:
زخم حاد: زخم هایی که ترمیم به موقع و مناسب زخم انجام می شود و یکپارچگی ساختاری و عملکردی حاصل می شود.
زخم مزمن: زخم هایی هستند که ظرف سه ماه بهبود نمی یابند و در اثر خونرسانی ناکافی در بافت ایجاد می شوند. زخم بستر و زخم های عروقی پا نمونه هایی از این زخم ها هستند.
عوامل موثر بر ترمیم زخم:
- عفونت
- خشکی بافت
- وخامت یکپارچگی بافت و خون رسانی
- از دست دادن حرارت
- مهاجرت عمیق لکوسیت ها
- تغذیه و عادات
- بیماری ها
- داروها
- عواملی مانند ماهیت آسیب بر بهبود زخم تأثیر می گذارد.
مراقبت از زخم:
برای مراقبت از زخم ، عواملی که رشد باکتری ها را تسهیل می کنند باید حذف شوند ، کمک به زنده ماندن و تکثیر سلول ها ، از خشک شدن بافت و از دست دادن حرارت جلوگیری شود. پ
بهبود زخم با مراقبت دقیق و منظم زخم تسریع می شود ، خطر عفونت کاهش می یابد و راحتی بیمار حفظ می شود. بنابراین ، مراقبت و درمان زخم یک عمل مهم است. بی توجهی و روش های غلط درمانی در مراقبت از زخم باعث عفونت ، التهاب یا پیشرفت زخم می شود و در برخی موارد حتی منجر به از دست دادن اندام می شود. بنابراین ، پرسنل بهداشتی که از زخم مراقبت می کنند باید در مورد تمیز کردن و محافظت از زخم و استفاده از محصولات مناسب مراقبت از زخم مراقب و آگاه باشند.
نکاتی که باید در مراقبت از زخم مورد توجه قرار گیرد:
- بهداشت دست ها باید با شستن دست ها قبل از پانسمان و مراقبت از زخم ها انجام شود.
- برای مراقبت از زخم باید از دستکش استفاده کرد.
- برای مراقبت از زخم باز باید از روش استریل استفاده کرد ، روپوش باید پوشیده شود و ماسک زده شود.
- مواد مراقبت از زخم استفاده شده باید به طور مناسب دفع شود.
- جداسازی کامل یا جزئی باید روی زخم های آلوده اعمال شود.
- حرکت ناحیه زخم باید محدود شود تا از ترمیم سریع زخم اطمینان حاصل شود.
پانسمان:
پانسمان یک برنامه کمکی است که با مواد آسپتیک ساخته شده است و از زخم در برابر عوامل خارجی محافظت می کند ، ترشحاتی مانند سرم و خون را جذب یا حذف می کند ، به محل خونریزی فشار وارد می کند ، استفاده از داروها را تسهیل می کند و ساختار آناتومیکی ناحیه آسیب دیده را حفظ می کند. در حالی که پانسمان از عفونت زخم های تمیز جلوگیری می کند ، تمیز کردن زخم های آلوده را تسهیل می کند و از ترمیم زخم پشتیبانی می کند. مواد پانسمان استریل بوده و از تکنیک آسپتیک در هنگام پانسمان استفاده می شود.
ارزیابی زخم قبل از پانسمان:
- طول ، عمق و ظاهر زخم باید ارزیابی شود
- وجود و میزان خونریزی باید کنترل شود
- باید بررسی شود که آیا ترشح یا بوی بد در زخم وجود دارد
- خط و لبه های زخم باید ارزیابی شود
- باید به وجود جسم خارجی در زخم توجه داشت
- وجود درد یا ادم باید ارزیابی شود
- عملکرد حسی/حرکتی باید ارزیابی شود
- آسیب عروق ، تاندون ، عصب و استخوان باید تشخیص داده شود
- علائم حیاتی فرد باید ارزیابی شود.
اهداف برنامه پانسمان:
پانسمان از زخم در برابر عوامل خارجی محافظت می کند و روند بهبود زخم را تسریع می کند. با جلوگیری از تشکیل شرایط نامطلوب که محیط مناسبی برای تولید مثل میکروارگانیسم ها فراهم می کند ، از بقا و تولید مثل سلول های زنده حمایت می کند.
پانسمان های بسته تماس بین زخم و محیط خارجی را قطع کرده و مقداری فشار به ناحیه وارد می کند. این فشار از خونریزی که ممکن است از محل جراحی ترشح کند جلوگیری می کند ، بنابراین از آلودگی لباس و تخت بیمار جلوگیری می کند. از طرف دیگر ، پانسمان مرطوب مانع کاهش گرما و مایعات از محل زخم می شود ، رطوبت ناحیه زخم را حفظ کرده و از خشک شدن بافت ها جلوگیری می کند. پانسمان باعث می شود قسمت های بدن در موقعیت های مختلف ثابت بماند.
هدف از پانسمان :
- محافظت از زخم در برابر عوامل خارجی و عفونت ها
- مکیدن و از بین بردن ترشحات زخم
- توقف خونریزی
- استفاده از دارو بر روی زخم
- حمایت از زخم و بافت اطراف
- برای کاهش درد و جلوگیری از اتلاف حرارت
- برای ایجاد یک محیط مرطوب ، برای جلوگیری از ادم
- تسریع روند بهبود
انواع و خواص پانسمان:
مواد پانسمان باید برای فرد و محل زخم مناسب باشد. پانسمان نباید حرکت فرد را محدود کند ، نباید باعث حساسیت شود و باید متناسب با اندازه و نوع زخم باشد. شرایطی مانند وضعیت تغذیه ای ، کم آبی بدن ، سیگار کشیدن ، وجود استرس ، مشکلات خواب ، داروهای مورد استفاده ، کهولت سن ، وجود درد و بیماری های مزمن باید در بهبود زخم قبل از پانسمان مورد ارزیابی قرار گیرد.
Source: www.cdn-acikogretim.istanbul.edu